「孤立するほど、がんの受診が遅れてしまう!」
南相馬発 尾崎章彦医師の提言
掲載日:2017年11月8日 16時26分
体の異変を感じたとき、様子を見る人は多い。日常生活に追われて先延ばしにしてしまう。大きな病気であってほしくない、と思いたい深層心理もある。そんなとき、同居している家族や友人などのアドバイスがあれば、受診するかもしれない。
福島県南相馬市で外科医の尾崎章彦さんが見たのは、その正反対の光景だ。2011年3月11日の東日本大震災と福島第一原発の事故をきっかけに高齢者の孤立が進み、がんの受診が遅れているというのだ。話を聞くと、南相馬地方だけの問題でないことが浮かんできた。
(文・中村智志)
胸のしこりを3年以上も放置
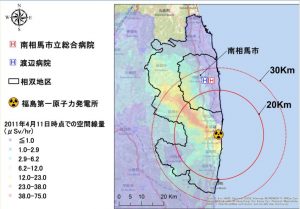
東京電力福島第一原子力発電所から約23キロ。福島県南相馬市にある南相馬市立総合病院の外科医・尾崎章彦さん(32)は、診療を続けるうちにある現象に気づいた。
「東日本大震災と福島第一原発の事故を境に、地域の社会構造が急激に変化して、がん患者の受診が遅れているのではないだろうか」
たとえば、こんなケースがあった。
2014年7月、59歳のひとり暮らしの女性が、右胸のしこりと痛みを訴えて、南相馬市立総合病院を受診した。症状を自覚したのは、2011年4月。大震災の翌月である。受診までに、実に3年3カ月が経っていた。
検査の結果は、ステージ3Bの進行乳がん。手術、抗がん剤、ホルモン療法を組み合わせた治療で事なきを得たが、初回受診の遅れは、見過ごせない。
この年10月に南相馬市立総合病院に赴任した尾崎医師は、この女性のケースを知り、「なぜ3年以上も放っておいたのか」が気になった。
女性に詳しく聞くと、症状が現れてから1年5カ月が経過した時点で、かかりつけ医に相談したが、診断がつかなかった。その後もかかりつけ医には複数回受診したが、胸の症状については相談しなかった。
一方で、被ばくを恐れる娘家族や友人が相次いで避難したため、身近に相談できる人がいなかった。つまり、孤立していたのである。
乳がんをメインで診ている尾崎医師は、ほかにも受診が遅れる乳がん患者が目立つことに気づいた。もしかしたら、孤立と受診の遅れには、関連があるのではないか。
福島県の相双地区。尾崎医師作成の報告書より
子どもと同居していない人ほど受診が遅れる
尾崎医師は、外科部長で乳がんが専門の大平広道医師に相談して、調査を始めた。
対象は、2005年~2016年に南相馬市立総合病院か市内の渡辺病院を受診した、福島県相双地区(福島県沿岸部=浜通り地方=の北部)の乳がん患者219人。
うち122人は震災前に初めて受診した人で、97人が震災後に初めて受診した人だった。症状の自覚から受診までの遅れが、①3カ月以上、②12カ月以上、となった患者の割合を算出して、震災の前後で比較した。(表1参照)
その結果、①の3カ月以上遅れた患者の割合は、震災前の18.0%(122人中22人)に対し、震災後は29.9%(97人中29人)。②の12カ月以上遅れた人の割合は、震災前の4.1%(122人中5人)に対し、震災後は18.6%(97人中18人)。
①、②ともに、明らかに震災後のほうが受診の遅れが目立った。しかも、この傾向は、震災直後だけでなく、震災から年月が経っても続いている。つまり、医療機関の被災が理由ではないことがわかる。
次に、それぞれの家族構成を調べた。
震災後に初めて受診した患者の場合で見よう。①の3カ月以上の遅れでは、子どもと同居していない人が51.5%(68人中35人)に対し、子どもと同居している人が37.9%(29人中11人)。②の12カ月以上の遅れでは、子どもと同居していない人が53.2%(79人中42人)に対し、子どもと同居している人が22.2%(18人中4人)。
①、②ともに、子どもと同居していない患者のほうが、受診が遅れていることが強く示唆された。
一方で、パートナーとの同居では、あまり差がなかった。また、震災前に受診が遅れた人では、パートナーや子どもとの同居の有無は、決定的な差とは言えなかった。
表1 3カ月以上、12カ月以上の受診の遅れの震災前後における比較
*年度は3月11日~翌年3月10日までとした。
*尾崎医師の報告書をもとに、がんサバイバー・クラブで作成
地域のコミュニティーも弱体化

英国の医学誌「BMC Cancer」に
掲載された尾崎医師らの英語の論文
尾崎医師は2017年6月、調査結果をイギリスの医学雑誌「BMC Cancer」に発表した。
尾崎医師はこう語る。
「もともと患者の平均年齢が高い地域なので、パートナーよりも、子どものほうが力になるのでしょう。ところが、同居、あるいは近くに住んでいる子どもが避難してしまうと、症状を気にかけて、受診を促す人もいなくなった。その結果、生活が大変などの理由で、後回しになってしまったと考えられます。うすうす感づいていても、正常性バイアス(危険な情報を軽視したり、大丈夫だと思ったりすること)が働く例もあるかもしれません」
こんなケースもあった。
2016年6月、80歳のひとり暮らしの男性が、血便とめまいを訴えて南相馬市立総合病院を受診した。男性は1年前の5月に血便を自覚していたが、放っておいた。
ステージ3Bの大腸がん(進行直腸がん)で、残念ながら、翌年2月に亡くなった。もっと早く受診していれば、結果は違ったかもしれない。
カラオケ教室の先生をしていた人で、震災前は、地域の友人たちとのつながりが濃密だったという。それが、震災・原発事故後の避難で、人間関係が切れてしまったらしい。
「家族だけでなく、友人知人も減っている。しかも、放射能から逃れるために若い世代を中心に避難したので、高齢化がより進みました。社会構造が変化し、地域全体のコミュニティーが弱くなり、高齢者がサポートを受けにくくなっています」
福島第一原発の事故は、こんなところにも影響を及ぼしているのである。
東日本大震災で役に立てなかった
尾崎医師は、1985年2月に福岡市近郊の宗像市で生まれた。父は、福岡市内に事務所を構える1級建築士。
「父から『建築の仕事は、資格だけでは食えない。医者は資格があれば食える。医者がいいんじゃないか』と言われて育ちました」
自然と医師を目指し、九州大学に入った後に受験し直して東京大学へ。小学校と高校でサッカー、中学でテニス、大学ではアメフトと、ずっ とスポーツも続けてきた。
卒業後は、千葉県旭市の国保旭中央病院で初期研修医になった。1年目の終わりごろ、東日本大震災が発生した。救急外来に次々と患者が運ばれてくる。だが、あまりの事態に、気管挿管もうまくいかず、「役に立てなかった」という思いが残った。
会津経由南相馬行き
そんな背景もあり、2年間の研修医を終えて進路を選ぶときに、「東北で仕事ができたらいいな」という気持ちになった。そこで、東大の外科プログラムの派遣先から、福島県会津若松市の竹田綜合病院を選んだ。
診療科目は外科。旭中央病院の研修医時代に1カ月回った外科で、指導を受けた先輩に憧れたからだ。手術を終えた患者が元気になって帰る姿にも魅力を感じた。
約束の期間は3年間。会津の歴史や文化に触れながら充実した日々を過ごした。一方で、消化器外科で腹腔鏡手術などに携わりながら、器用ではないという自覚もあった。
2年ほど経った時点で、「次(1年後)」を考えた。母校の東大に戻るのが通常のキャリアだったが、はっきりと何をしたいかは決まっていなかった。ふと、東大時代の恩師の上昌広医師が南相馬で震災後に活動していることを思い出し、連絡をとってみた。
「どんな感じか見てみるのもいいかな、と軽い気持ちで行きました」
2014年5月のことである。
福島はおろか、東北の被災地自体が初めてだった。当初考えていた以上に街は賑わっていて、がれきなどは見当たらなかった。しかし、津波が襲った海沿いには更地が多く、壊れた堤防など震災の痕はなお、生々しく残っていた。
実家のある宗像市が玄界灘に面していたためか、昔から海は好きだった。なんとなく東京に戻るくらいならば、福島に来たからには、震災の影響が色濃いところで診療をしてみたいという思いが芽生えていた。上先生の後押しもあった。
竹田綜合病院の上司に恐る恐る打ち明けてみると、思いを汲んで背中を押してくれた。派遣元の東大の理解も得ることができた。
こうして尾崎医師は、任期を半年残した2014年10月、南相馬市立総合病院へ赴任した。東大の医師派遣プログラムからは外れた。
南相馬市立総合病院の医師らと。左からアナップ・アプレッティさん(ネパールからの短期留学生)、大平広道さん、塚田学さん、尾崎さん
「本腰を入れてやりなさい」
もっとも、長期滞在は考えていなかった。がんの専門病院などでトレーニングを受けたいという気持ちもあり、「次」の職場探しもしていた。
尾崎医師によると、被災地に来ても、バーンアウトして元の職場に戻る医師も多い。仕事は地味で、一気に何かが変わるわけではないからだ。尾崎医師も、その1人になりかかっていたのかもしれない。
ところが、2015年2月ごろ、上先生から叱咤された。
「本腰を入れてやりなさい! そういう気持ちでは、どこへ行っても結果が出ない」
この一言で、気持ちを入れ替えた。「性根を入れて、ここでできることをやろう」。
それから、(南相馬で活動している東大の先輩の)坪倉正治医師を手伝ったり、自分でデータを取って書いた論文が海外の医学雑誌に載ったりした。その成果を患者や社会に還元するというサイクルがうまく回りはじめた。
乳がんを専門とする大平外科部長の指導を受けて、臨床経験も積んだ。
2017年4月、尾崎医師は、さらに自分を磨くため、都内のがん専門病院に研修に来ている。12月まで学び、南相馬に帰る予定である。
調査が照らし出すもの
尾崎医師が指摘する問題は、南相馬で起きているだけではないだろう。
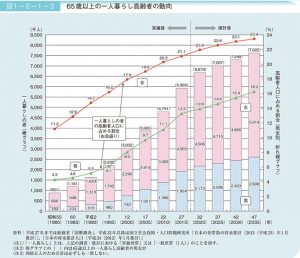
日本全国で、高齢者夫婦のみ、もしくは高齢者の単身世帯が増えている。2017年度版の『高齢社会白書』(内閣府)によると、65歳の高齢者で子どもと同居する人の割合は、1980年には約7割だったが、2015年では約4割。ひとり暮らしの高齢者は、1980年は約88万人だったが、2000年には約303万人、2015年には592万人。今後、さらに増えてゆく。
では、どんな対策が考えられるのか。尾崎医師はこう語る。
「医療者だけでは解決できません。行政、たとえば、地域のことをよく知っている保健師さんと連携するのもひとつの手でしょう。あとは、がん検診の受診を促すなどの草の根的な啓発、マスメディアやインターネット、自治体の広報紙、回覧板など、医療情報を入手している媒体での情報提供でしょうか」
もちろん、対策は、大都市と農村部など、地域性によっても違ってくる。
がんだけではない。認知症、脳卒中、心臓病、精神的な支えなど家族の力(見守り)が求められる状況はさまざまある。認知症でがん患者、といった例も少なくない。尾崎医師によると、そういうケースは治療が難しくなる。
高齢化と孤立化が進む社会で、医療の手が届きにくいところへ、どのように網をかぶせていくか。
尾崎医師らの調査は、被災地のある地方にとどまらず、日本全体が直面している、あるいはまもなく直面する課題を照らし出している。
2017年度版の『高齢社会白書』(内閣府)より
 英国の医学誌「BMC Cancer」に
掲載された尾崎医師らの英語の論文
英国の医学誌「BMC Cancer」に
掲載された尾崎医師らの英語の論文




 第91回 年のはじめに、帯状疱疹になった話/木口マリの「がんのココロ」
第91回 年のはじめに、帯状疱疹になった話/木口マリの「がんのココロ」 【イベント開催レポート】共催イベント「Working Cancer Survivor’s Day 2025」
【イベント開催レポート】共催イベント「Working Cancer Survivor’s Day 2025」 WEBサイトリニューアルに伴うお知らせ
WEBサイトリニューアルに伴うお知らせ クリコの「今日をささえる」レシピ/第11回 牛の肉豆腐
クリコの「今日をささえる」レシピ/第11回 牛の肉豆腐





